Conceptos y Tratamiento sobre Retinopatía Diabética
La retinopatía diabética (maculopatía, hemorragia vítrea) constituye una de las más frecuentes complicaciones de la diabetes mellitus (DM). Existe una importante
relación entre la edad de aparición de la DM y la aparición de la retinopatía, aunque después de 20 años cási todos los pacientes padecen de cierto grado de daño en la retina. Este daño
consiste en la extravasación (fuga) de fluido y/o sangre de los vasos sanguíneos al exterior por el daño y el rompimiento de estos, los que al cicatrizar y/o proliferar como resultado de la
reparación, producen abundante tejido fibroso de regeneración que daña la superficie sensitiva de la retina, por lo que las imágenes enviadas al cerebro desde el ojo resultan deterioradas.
Conforme avanza este deterioro la vista puede perderse definitivamente.
Por regla general, la retinopatía no produce síntomas en su fase inicial y solo cuando aparece edema macular es que se experimenta una notable pérdida de visión. Por esta razón, la valoración oftalmológica del paciente diabético, aun estando bajo adecuado control, es una parte indispensable de su valoración regular.

La retinopatía diabética se clasifica en 4 etapas:
1. Retinopatía no proliferativa ligera
En esta etápa, la más temprana de la enfermedad, aparecen microaneurismas, dilataciones inflamatorias semejantes a ampollas, en los pequeños vasos sanguíneos de
la retina, lo que da lugar a la acumulación de productos de la inflamación llamados exudados.
2. Retinopatía no proliferativa moderada (figura 1)
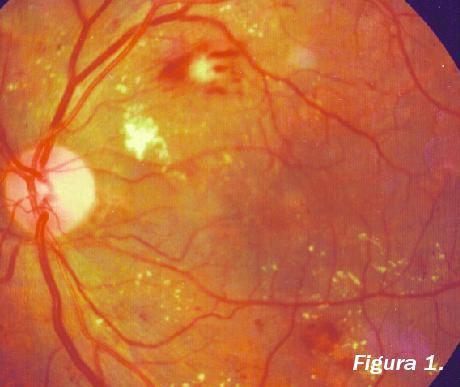
Conforme avanza la enfermedad, los pequeños vasos retinianos se obstruyen, capilares y arteriolas, lo que priva de oxígeno a las células sensitivas de la retina,
conos y bastones.
3. Retinopatía no proliferativa severa
La mayor obstrucción de vasos retinianos y la isquemia resultante indúce la formación de otros nuevos, más delgados y de paredes frágiles, que crecen invadiendo
el humór vitreo. Hasta esta etapa es posible no experimentar síntomas, sin embargo, si alguno de estos frágiles vasos se rompiera y dejára escapar sangre, produciría un hematóma ocular que
llegaría a dificultar importantemente la visión.
4. Retinopatía proliferativa
La formación de vasos nuevos y téjido proliferativo fibroso, el desprendimiento de retína por la tracción y las hemorragias intraoculares producen una severa
pérdida de la visión. Los vasos crecen en la cámara anterior del ojo dificultando la circulación del humór vítreo y aumentando, en consecuencia, la presión interna del ojo, produciendo el
glaucoma neovascular.
Diagnóstico
El diagnóstico de la retinopatía diabética no debe esperar a la aparición de cualquier tipo de molestia ocular. Debe presumirse cualquier grado de daño retiniano
por el solo hecho de padecer diabetes mellitus y/o algúna de sus complicaciones. El exámen regular del enfermo diabético debe incluir la valoración de la agudeza visual y la exploración del
fondo de ojo (fondoscopía) con la pupila dilatada, a modo de descubrir microaneurismas, exudados y edema. En caso necesario será necesaria la valoración oftalmológica por parte del
especialista.
Reservado a este se encuentra el estudio de angiografía con fluoresceina, el cuál permite la valoración precisa de los vasos retinianos dañados.
Reservado a este se encuentra el estudio de angiografía con fluoresceina, el cuál permite la valoración precisa de los vasos retinianos dañados.
Manejo
El tratamiento con láser de argón, la fotocoagulación, resulta una opción adecuada para evitar el mayor
deterioro de la retina. Se enfoca un haz luminoso sobre los puntos hemorrágicos del fondo de la retina sellando de esta manera los vasos sanguíneos y reduciendo el edéma macular. Para el
tratamiento de la neoformación de vasos sanguíneos, se esparce un haz de luz por la retina (fotocoagulación en rejilla), provocando cicatrices que detienen la formación de
nuevos vasos y permiten sujetar la retina, evitando de esta manera su desprendimiento.
Cuando el humor vítreo esta enturbiado por la presencia de sangre no es posible utilizar la técnica de fotocoagulación; en estos casos es posible la congelación de la retína, lo que logra cicatrizar los vasos hemorrágicos; esta técnica recibe el nombre de crioterapia. Cabe destacar que es posible esperar, en ocasiones hasta un año, para permitir que el humor vítreo aclare naturalmente para la aplicación de algúna técnicas de coagulación.
Sí el aclaramiento del humor vítreo no se consigue, es posible reemplazarlo por una solución transparente con la misma constitución química del contenído ocular, sobre todo en fases tardías de la retinopatía; esta técnica se conoce como vitrectomía y se realíza bájo ritual quirúrgico en un quirófano de hospital, bajo anestésia general o local.
En casos severos y ante el desprendimiento de la retina, se convierte en necesaria su reconstrucción quirúrgica. Generalmente este resulta ser un recurso terapéutico extremo.
Sín embargo, el manejo definitivo y preventivo, incluye un control estricto de la diabétes y la presión arterial, recurriendo al uso de hipoglicemiantes orales, insulina, dieta y ejercicio fisico. Se acepta que manteniendo estos cuidados es posible, aún en casos severos, conservar un aceptable nivel de visión.
Cuando el humor vítreo esta enturbiado por la presencia de sangre no es posible utilizar la técnica de fotocoagulación; en estos casos es posible la congelación de la retína, lo que logra cicatrizar los vasos hemorrágicos; esta técnica recibe el nombre de crioterapia. Cabe destacar que es posible esperar, en ocasiones hasta un año, para permitir que el humor vítreo aclare naturalmente para la aplicación de algúna técnicas de coagulación.
Sí el aclaramiento del humor vítreo no se consigue, es posible reemplazarlo por una solución transparente con la misma constitución química del contenído ocular, sobre todo en fases tardías de la retinopatía; esta técnica se conoce como vitrectomía y se realíza bájo ritual quirúrgico en un quirófano de hospital, bajo anestésia general o local.
En casos severos y ante el desprendimiento de la retina, se convierte en necesaria su reconstrucción quirúrgica. Generalmente este resulta ser un recurso terapéutico extremo.
Sín embargo, el manejo definitivo y preventivo, incluye un control estricto de la diabétes y la presión arterial, recurriendo al uso de hipoglicemiantes orales, insulina, dieta y ejercicio fisico. Se acepta que manteniendo estos cuidados es posible, aún en casos severos, conservar un aceptable nivel de visión.
Dr. Sergio M. García-López, Centro para la Atención de la Diabetes en México A.C., 2010
Enláces Retinopatía diabética, hallazgos clínicos y tratamiento
